فصل چهارم
لوپوس اریتروماتوLupus Erythematosus
لوپوس اریتروماتوLupus Erythematousus
پوست یکی از ارگانهای مهم تحت تاثیر قرار گرفته شده به وسیله لوپوس اریتروماتو ۲۳LE می باشد. در حقیقت LE اولین بیماری پوستی توصیف شده در میانه و اواخر قرن ۱۹ می باشد. (۱۹۹۳Talbot) از زمانی که در سال ۱۹۳۶ تظاهرات سیستمیک بدون علائم پوستی به عنوان یک بیماری مستقل در نظر گرفته شد، این موضوع به صورت مشخص در متون درماتولوژیکی ۲۴ و روماتولوژیکی ۲۵ بحث شده است. در میان معیارهای تعریف شده به وسیله دانشگاه روماتولوژی آمریکا ۲۶ ACR برای تشخیص لوپوس اریتروماتوی سیستمیک ۲۷ SLE جوش هاس مربوط به گونه ۲۸ و زخم های صفحه ای شکل ۲۹ لیست شده اند (۱۹۸۲Tan et al ) موارد مشخص شده و تعریف شده شامل فرم های مختلف LEپوستی حاد ۳۰ نیمه حاد ۳۱ و مزمن ۳۲ هستند که می توانند با تظاهرات پوستی کمتر مشخص مثل جوشها و علائم التهاب رگ های پوستی ۳۳ مواجه باشند(۲۰۰۴ Provost) اگرچه هر دو گروه از علائم می توانند در هر مرحله ای از توسعه بیماری حضور داشته باشند. اما ۲۰% از همه موارد SLE با تظاهرات پوستی اولیه ظاهر می شوند و نهایتا ۵۰-۷۰ درصد از همه بیماران SLE علائم پوستی را در طول دوره بیماری شان نشان خواهند داد (۲۰۰۳ Costner et al ) .
دسته بندی
لوپوس اریتروماتوی پوستی مزمن(CClE)دارای ویژگی های کلینیکی متفاوتی نسبت به لوپوس اریتروماتوی دیسکوئید DLE به عنوان متدوال ترین فرم می باشد(Kuhn et al 2006Rothfield et al 2007) در مقایسه با لوپوس اریتروماتوی پوستی حاد (ACLE) و لوپوس اریتروماتوی پوستی نیمه حاد(SCLE) نقایص طولانی تر حتی تا دهه ها با بهبود های پوستی گاه و بیگاه می باشند. هنچنین آتروفی (تحلیل رفتگی )های بد شکل شده و زخم هایی همراه با ناراحتی های عاطفی بیماران ، خطر توسعه کارسینومای سلول سنگفرشی را در DLE ممتد در طی مشکلات پزشکی مجزا افزایش میدهد (۲۰۰۲ Patel and Werth 2003 Costner et al ) در بسیاری از موارد علائم بدون تظاهرات التهابی یا خود ایمنی سیستمیک عمده به پوست محدود شده اند، قبلا این به صورت غیر قابل تشخیص DLE نامیده میشد تا زمانی که ۳۰ سال قبل ، به صورت مشخص از فرم های دیگر به ویژه فرم هایی که اکنون به عنوان SCLE شناخته می شوند، تشریح شد (۱۹۸۱ Gilliam Sontheimer ،۱۹۷۷Gilliam ) امروزه اصطلاح DLE باید زیر مجموعه های DLE دارای پلاک های مورفولوژیکی مجزا صرف نظر از درگیری سیستمیک محدود می شود.
در دیگر موارد و موارد نسبتا نادر، ممکن است DLE و همچنین زیر مجموعه های بیشتری از CCLE به عنوان تظاهرات اولیه یا تداخل کننده SCLE وsle ظاهر شوند و نهایتا منجر به بیماری سیستمیک خواهند شد. به علت آگاهی متفاوت در طول دو دهه اخیر درماتولوژی و روماتولوژی ، داده های ایپیدمیولوژیکی دقیق زیر گروه های متفاوت CCLE ، همچنین ارتباط شان با SCLE ، SLE نسبتا در دسترس نیستند ، ممکن است CCLE در متون روماتولوژی کم تخمین زده شود و در غیاب تظاهرات سیستمیک اصلا تشخیص داده نمی شود، نقایص CCLE به ویژه نقایص DLE در بیش از ۲۰% از بیماران SCLE یافت شده اند و ممکن است تظاهرات سیستمیک بیماری پیش از موعد روی دهند. حمایت بیشتر از ارتباط و همچنین تفاوت DLE و SLE به وسیله این یافته که DLE در ۳۰-۱۵ % از بیماران SLE در هر زمانی در طول دوره بیماری شان حضور دارد و در ۱۰-۵ % از چنین بیمارانی ویژگی غالب می باشد، فراهم شده است(DLE(2006Rothfield et al 1997 Tebbe et al 1997 Parodi and Rebora کلاسیک در زمان اولین تشخیص در ۱۰-۵% از موارد به SLE پیشرفت خواهد کرد.
(۱۹۹۷ Tebbe et al 1997 Parodi and Rebora ) چنین جریاناتی ممکن است باعث معیارهای متفاوت تشخیصی SLE و چکاپ های پزشکی متفاوت در میان متخصصان پزشکی شود. DLE عمومی و DLE مرتبط با تیتر های بالای آنتی بادی خودی شانس بیشتری برای توسعه به بیماری سیستمیک دارند. اگرچه شیوع کلی DLE10 برابر SLE می باشد. در همان زمان نسبت جنسی زن به مرد ۲:۳۰ تا ۱:۳۰ برای DLE از نسبت ۱:۹ در SLE نشان دهنده موارد مجزا نسبتا مشخص می باشد. به صورت مشابهی در DLE سن تظاهر بیماری (۴۰-۲۰)سال کمی بالاتر از SLE می باشد. دیگر زیر گروه های CCLE ارتباطات مختلفی با SLE نشان داده اند ، و در زیر بحث خواهندشد(۲۰۰۳Costner et al )
مسئله ccle به عنوان یک مورد مجزا و جدا باید در انتهای خوش خیم طیف LE یا در مراحل محدود شده یا به صورت تظاهرات همزمان در تکامل سلسله مراتبی SLE ارزیابی شود. به ویژه فاکتور های اتیوپاتوژنیک مشخص و همچنین مارکر های تشخیصی CCLE باید روشن شوند. تشخیص نهایی یک زیر مجموعه مجزا از LE تنها می تواند پیگیری دقیق موارد خانوادگی و تظاهرات کلینیکی در پوست و دیگر ارگان ها و یافته های آزمایشگاهی در بر گیرنده معیار های توصیف شده به وسیله دانشگاه روماتولوژی آمریکا ACR را ایجاد کند. برای نقص های پوستی ، معیارهای دسته بندی متناوبی توسط آکادمی درماتولوژی (طب مربوط به بیماری های مقاربتی ) اروپا (EDAV) پیشنهاد شده است و اکنون بحث شده اند ، گرچه به صورت تخمینی تر ، نسبت به معیارهای ACR کمتر حساس هستند اما آنها تا کنون راه شان را در متون روماتولوژی پیدا نکرده اند (۱۹۹۷ Parodi and Rebora ) .
پاتوژنز
علل متفاوت و منجر شونده به پروسه های التهابی و ایمونولوژیکی به عنوان عوامل مناسب برای القای LE پوستی توصیف شده اند، (۲۰۰۶ reviewed by Lee and Sinha 2008 Kuhn and biji 2006 Pelle ) اگرچه با توجه به اختلافات کمی یا کیفی ، نقش مشخص شان در زیر مجموعه های کلینیکی منفرد CCLE نه نشان داده شده اند و نه دسته بندی شده اند . فاکتور های مشکوک به تسریع یا بدتر کردن نقایص پوستی در جدول ۱ فهرست شده اند. با توجه به پیش زمینه ژنتیکی در LE مارکر های متفاوتی مشخص شده اند یا مورد ظن می باشند(۲۰۰۶ Lee and SINha) این فاکتور های شامل آنتی ژن های HLAو پلی مورفیسم ها یا نقایص فاکتور های کمپلمان به نامهای C4 و C5 در Asghar et al ) DLE 1999Nousari et al 1991 ) و پلی مورفیسم های سیتوکین و رسپتور(۱۹۹۲Jacob و نقص ۲۱ هیدروکسیلاز A همراه با تعییرات بعدی در همئوستازی استروئید و ایزوفرم های گلوتاتیون –S ترانسفراز ، هنچنین پاسخ های متفاوت فیکس شده از نظر ژنتیکی به محرک های التهابی با توجه به بیان سیتوکین (Somtheimer2009 Wenezel et al 2009) و بیان ۱ ICAM یا پروتئین استرس و نیز متالوپروتئیاز های ماتریکس می باشند(۲۰۰۷ jarvinen et al ) اخیرا اثر مولکول ها و سپتورهای مربوط به آپویتوز مثل -۲ bcl و fas در LE مشخص شده است(۲۰۰۶ Kuhn et al ش۲۰۰۱ Bima and Sticherling 2002 Bachmann et al تنظیم بد این ها در کراتینوسیت ها (آپوپتوزافزایش یافته )یا لنفوسیت ها (آپوپتوز کاهش یافته با حضور پایدار لنفوسیت های خود انفعالی ) ممکن است مربوط به فاکتور های ژنتیکی باشد. با توجه به DLE داده های نسبتا قطعی برای همبستگی با فنوتیپ هایی مثل DR3 CW7 HLAB7یا DQW1 HLA-CW7 و همچنین DQA*0102 به ترتیب با ریسک های نسبی ۴.۷ و ۷.۴ یافت شده اند. نقشی که ممکن است فاکتورهای ژنتیکی در پاتوژنز DLE بازی کنند توسط ارتباط مشاهده شده DLE با بیماری گرانولوماتوز وابسته به X50 یک بیماری که به علت نقص یا کاهش NADPH اکسیداز ایجاد می شود تاکید شده است(۲۰۰۰ Rupec et al ) .
شواهد برای عفونت های ویروسی به عنوان فاکتور های اتیولوژیکی LE به وسیله تشخیص مواد ویروسی مثل آلفاویروس یا پارامیکسوویروس ها در نقایص پوستی و بدتر شدن LE پس از عفونت های سیتومگالوویروس ها و همچنین همبستگی کلینیکی اما احتمالا تصادفی نقایص DLE منتشر و SCLE با هپاتیت C مزمن فراهم شده است. روی هم رفته شواهد برای القای ویروسی مربوط به موقعیت می باشد و در بعضی موارد ممکن است به القای پیش التهابی سیتوکین هایی مثل اینترفرون گاما و راه اندازی بعدی بیماری نسبت به درگیری مستقیم ویروس مربوط باشد.
در مقایسه با SLE وscle به نظر نمی رسد داروهای مجزایی با القای ccle مرتبط باشند. اگر چه فاکتور محیطی استعمال دخانیات با پایداری نقایص DLE و هنچنین فقدان پاسخ درمانی به کلروکوئین مرتبط است (۲۰۰۹Kreuter et al ) 2000jewell and McCauliffe 1999 Gallego et al ) ارتباط ccle با هورمون هایی مثل استروژن گزارش شده است اما به نظر می رسد در SLE و SCLE کم اهمیت تر باشد. مشخص شده است آسیب غیر اختصاصی به پوست (پاسخ ایزومورفیک یا پدیده مشابه با پسوریازیس و لیکن پلان نقایص DLE را نیز القا می کند و ممکن است تظاهرات در مکان های غیر معمول را توضیح دهد.
در حمایت از تاثیر اشععه فرابنفش در LE و القای بعدی پروسه های التهابی و ارتباط آن با تشکیل آنتی بادیهای خودی ممتون زیادی وجود دارد (Costner et al 1993 Kind et al 2006 Biji and Kallenberg 2005 Kuhn and Biessert 2003 ) همچنانکه حساسیت به نور در بیش از ۷۰% از بیماران SLE یک مشخصه می باشد، حساسیت به نور توسط ACR به عنوان یک معیار برای تشخیص SLE در نظر گرفته شده است . با توجه به اشعه UV و تظاهرات پوستی ۷۰% از بیماران SCLE به نور حساس می باشند و بعد از قرار گرفتن در معرض ترکیبی از UVA و ۵۳% UVB و ۳۳% یا ۱۴% UVA نقایص تپیک را توسعه می دهند . (۱۹۹۳ Kind et al ) در هر دو گروه التهاب های پوستی و همچنین SLE بیان افزایش یافته ژن Ro/SSA و آنتی ژن های هسته ای و همچنین آنتی بادی های ضد Ro/SSA با حساسیت به UA ارتباط داده شده است (OKE 1989Mond et al 2009 Reich et al 2009 et al ) .
نور UV قادر است سیتوکین های پیش التهابی مثل tnf – aو IL -1 را در کراتینوسیت ها و لنفوسیت ها القا کند. این منجر به القای میانجی های التهابی مثل کموکین ها و میانجی های لیپیدی می شود که متمرکز می شوند و پاسخ های التهابی بعدی به سطح محلی را تقویت می کنند . هم سلولهای پوستی مستقر (سلولهای اندوتلیال ، فیبرو بلاست ها و ماستوسیت ها) فعال می شوند . هم سلولهای جابه جا شونده و مهاجر مثل مونوسیت ها و لنفوسیت ها از طریق القای مولکول های چسبنده مختلف در یک سری وقایع مشخص ، به بخش های پوستی و اپیدرمی جذب می شوند (۲۰۰۶BIJI and Kallenberg ).
درگیری اصلی آنتی بادی های خودی مثل آنتی RO/SS-A در پاتوژنز LE توسط نتایج اخیر در بیان و یا آزاد سازی آنتی ژن های درون سلولی مثل نوکلئوپروتئین SS-A در سطح کراتینوسیت های تحت اشعه UV مشخص شده است (۲۰۰۹Reich et al 2002Bachmann1995 Casciola Rosen et al ) منتاوبا این آنتی ژن ها، در کراتینوسیت های متحمل آپوپتوز تحت اشعه تابی uv نیز بیان می شوند . نتایج اخیر ، آپوپتوز کراتینوسیت ها را با فعالیت بیماری محلی در یک میزان کم در CDLE و در میزان زیاد در ACLE مرتبط دانسته اند (۲۰۰۶Kuhn et al 2001Baima and sticherling) در نتیجه کراتینوسیت ها توسط سیتوتوکسیستی سلولی وابسته به آنتی بادی از بین می روند و پاسخ ایمنی هومورال به وسیله چالش های آنتی ژنی راه اندازی می شود و به پیش برده می شود(۲۰۰۲Bachmann et al ،۱۹۹۴Tan) به نظر می رسد که تشکیل کمپلکس های ایمنی در شروع LE اهمیت کمی دارد چراکه کمپلکس های ایمنی تنها در اواخر هفته ششم ، بعد از اشعه تابی UV در محل اتصالات پوست اپیدرم نمایان می شوند. در این مرحله هجوم سلولهای التهابی مثل مونوسیت ها و مشخصه های دیگر LE اتفاق افتاده اند. بر اساس این تصور به علت فاکتور های محیطی یا ژنتیکی مختلف یا ترکیبی از هر دو مورد ، مسیر های التهابی و ایمونولوژیکی در ایفای نقش خود افراط می کنند . یا تعادل کافی ندارند (۲۰۰۹Wenzel et al 2008Hussein et al ) .
اگرچه به نظر می رسد ، جنبه پاتوژنز القا شده به وسیله uv در LE پوستی مثل ACLEو SCLE برای CCLE قطعیت کمتری دارد و هنوز به طور متقاعد کننده ویژگی های کلینیکی و تمایزش از دیگر فرم های LE پوستی توضیح داده نشده است . در DLE، حساسیت به نور (به ویژه به اشعه تابی UVB و هنچنین UVA ) در انتهای ۴۰% از بیماران یافت شده است و آنتی بادی های ضد SS-A به ندرت یافت شده اند . آنها اگر حضور داشته باشند ممکن است نشان دهنده مراحل اولیه بیماری سیستمیک باشند آنتی بادی های اختصاصی و مکانیزم های پاتوژنیک دیگری پیشنهاد شده اند ، اما هنوز اثبات نشده است که ارتباط دارند. تنها مطالعات کمی اختلاف ویژه CCLE را نسبت به فرم های دیگر LE پوستی مشخص کرده اند.آنالیزاهیمونوهیستوشیمیایی لنفوسیت های پوستی فعال شده ، پاسخ موضعی سلولهای T کمی را به همراه فعال سازی مقدم سلولهای T پوستی اثبات کرده است (۱۹۹۷Furukawa et ، Stein et al ،۱۹۹۷ Denfeld et al 1996al) بیان پروتئین های سلولی و خارج سلولی مختلف مثل کراتین ها (۱۹۹۵de Berker et al )و مولکول های چسبندگی (۱۹۹۷Tebbe et al ) و پروتئین های ماتریکس خارج سلولی (۱۹۹۷de Jong et al )به پروسه های التهابی متداول در بیماری های مزمن و زیاد تکثیر شونده با تمایز جزئی از دیگر واکنش های پوستی لیکنوئید اشاره می کند (۲۰۰۹ Wenzel et al ،۲۰۰۹Sontheimer ، ۲۰۰۸Hussien et al 1998McCauliffe) اثبات ایمونوهیستوشیمیایی کمپلکس حمله کننده به غشاء (c5B-9) ممکن است زیر مجموعه متفاوتی از CCLE را تقسیم بندی کند و یک درگیری پاتوژنیک را پیشنهاد دهد (۱۹۹۶Magro et al ) با توجه به زیر مجموعه های متفاوت سلولهای التهابی ، لنفوسیت های cd4 و cd8 و همچنین ماکروفاژها بخش عمده ای از تراوش های پوستی را در scle و SLE تشکیل می دهد (۲۰۰۸Hussein et al 1999Hasan et al ) در حالی که سلولهای لانگر هانس پوستی در هر دو دسته غایب هستند(۱۹۸۲ Sontheirmer and Bergstresser ) نتایج اخیر درگیری سلولهای دندریتی پلاسماسیتوئید را اثبات کرده است (۲۰۰۹ombermoser et al ) اگرچه فراوانی افزایش یافته سلولهای δ+T / TCRY در VOLC ) DLE 1993 Platzar et al ) همچنین حضور گرانزیم b بیان کننده سلولهای ۲۰۰۹ Grassi et al ) T CD8 پیشنهاد دهنده سلولهای T اختصاصی میانجی گر سیتوتوکسیسیتی پوستی در LE پوستی می باشد.
خصوصیات کلینیکی / دسته بندی
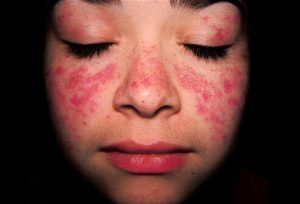
چندین دسته کلینیکی متفاوت به صورت مجزا می توانند به گروه CCLE اختصاص داده شوند آنها ممکن است به عنوان یک و تنها ظاهر یافت شوند یا ممکن است با فرم های دیگر CCLE همرا باشند و ممکن است متمرکز یا منتشر و با یا بدون تظاهرات سیستمیک و ارتباطات متغیر با SLE باشند(Renner and Sticherling2007 Kuhn et al 2009) متواول ترین فرم لوپوس اریتروماتوی دیسکوئید مزمن (DLE یا CDLE ) می باشد. این فرم به صورت پلاک های قرمز پایدار به شدت معین از نظر محدوده با محدوده های به هم چسبیده مشخص می شود که به ندرت ممکن است زخم شود مراحل اولیه به وسیله سرخ شدگی پوست و هیپرپیگمانته شدن مشخص می شوند . به محض لمس کردن به وسیله فولیکولار Plugging مشخصه احساس درد ایجاد می شود و به علامت به اصطلاح Carpet tackمنجر می شود . علاوه بر این ، ممکن است در مرکز آسیب های درمان نشده آتروفی و زخم یافت شود و ممکن است منجر به بد شکلی قابل ملاحظه شود به ویژه زمانی که در صورت وجود داشته باشد . همچنین یک زخم حفره دار و آکنه ای شکل ،ویژگی متداول نواحی دهانی مثل لب ها می باشد.
آسیب های dle به طور برجسته در نواحی در معرض نور پوست مثل صورت ، گوش ها ، گردن و بازوها رخ می دهند اما ممکن است در نواحی حفاظت شده از افتاب و هنچنین در مناطق کشاله ران ، کف دست و کف پا و پوست فرق سر نیز یافت شوند . ممکن است در مکان های اخیر DLE تنها تظاهر پوستی در ۱۰% از موارد باشد و بنابراین یک تشخیص تمایزی کلاسیک از آلوپسی اسکار (مجموعه ای از اختلالات ریزش مو، تحت عنوان Cictricial alopecia نیز شناخته می شود را ارائه دهد . روی هم رفته درگیری پوست فرق سر در حدود ۶۰% از بیماران DLE می تواند یافت شود (۲۰۰۳Costner et al) اگر توزیع در بالای گردن وجود داشته باشد ، اصطلاح فرم مستقر DLE می تواند از فرم عمومی DLE که زیر گردن وجود دارد متمایز شود . جوش های نوک تیز قرمز فولیکولار کوچک کمتر از ۱ سانتی متر ، به عنوان DLE فولیکولار در آرنج ها وجود دارند اما ممکن است در هر بخش دیگری از بدن نیز رخ دهند . رسوب آسیب های DLE به وسیله ضربه های فیزیکی (عارضه kobner ) در بالا ذکر شده است و ممکن است وقوع در مکان های غیر معمول را توضیح دهد .
اگر نقایص DLE به طور مشخص تکثیر شونده باشند ، ممکن است به فرم هیپروتروفیک یا زگیل نسبت داده شوند. آنها باید به وسیله هیستولوژی و ایمونوهیستوشیمی از کارسینومای سلول خاردار و Keratoacanthomaو لیکن پلان جدا شوند (۲۰۰۹Wenzel et al 2009 Sontheimer 1999Perniciaro et al ) . تظاهر نادر دیگر lupus profundus ، ccle و lupus panniculitis می باشد و به علاوه به بیماری Kaposi Iragang نسبت داده می شود (Watanabe and1995 Caproni et al 2007 Kuhn et al 2005 Masson et al 1999Martens et al 1999uy et al 1997 kunding et al 1996Tsuchida) این می تواند در حدود ۲% از بیماران sle یافت شود اما به صورت رایج تر بدون علائم بعدی یا تنها با علائم خفیف تظاهرات سیستمیک در حدود ۵۰% از بیماران وجود دارد . ورم شدید کلیه یک رویداد غیر معمول است.
در مقایسه با dle به طور عمده زنها به وسیله برآمدگی زیر پوستی سفت و دردناک قرمز مایل به آبی با ابعاد ۳-۱ سانتی متر تخت تاثیر قرار می گیرند. مکان های عمده آنها بازو های فوقانی ،کپل ها و ران ها هستند اما سینه ، سر و گردن نیز می توانند تحت تاثیر قرار بگیرند . پروسه التهاب در قسمت عمقی تر غشاء میانی پوست و بافت زیر پوستی منجر به تورفتگی های نعلبکی شکل می شود که گاهی شبیه lipathrophy هستند. زمانی که نقایص DLE در روی پوست یافت می شوند همچنانکه در ۷۰% از بیماران نیز وجود دارند به LUPUS PROFUNDUS نسبت داده می شوند.
Perniotic lupus یا chilblain به وسیله لکه های قرمز مایل به آبی و پلاک ها در مکان های آکرال مثل بینی ، گوش ها ، انگشت ها ، پنجه ، زانوها و آرنج ها مشخص می شوند(۱۹۹۶Fisher and Everett 1994SU et al ) انها تحت فشار دردناک هستند ، به ویژه زمانی که در پاشنه ها و knuckels قرار می گیرند که شکاف کاملا متداول است . این عمدتا در اقلیم های سرد رخ می دهد و احتمالا به وسیله عارضه kobner ایجاد میشود . ممکن است نقایص DLE تیپیک در طی پروسه بعدی بیماری ظاهر شوند و ممکن است لکه ها زخم شوند . همانند lupus profundus علائم سیستمیک خفیف مثل درد مفاصل می توانند برای تکمیل سه تا چهار معیار برای تشخیص sle در ۲۰ % از بیماران یافت شوند به علت وقوع نادر آن همبستگی معینی با sle نمی تواند ایجاد شود . اصطلاح lupus pernio که اغلب به صورت شمابهی برای این مورد استفاده می شود باید به سارکوئیدوز پوستی به عنوان یک بیماری کاملا غیر مرتبط محدود شود و تشخیص تمایزی مهم است.
تظاهر نادر دیگر lupus tumidus ، ccle به وسیله رسوب موسین پوستی بیش از اندازه مشخص می شود و منجر به پلاک های خارشی می شود (۱۹۹۹Ruiz ans Sanchez 2010 Schmitt et al 2003 Kuhn et al 1999DEKLE ET AL ) در مقایسه با فرم های دیگر CCLE به وسیله حساسیت به نور مجزا مشخص می شود که وقوع عمده اش در نواحی در معرض افتاب و القای نقایص را تحت تحریک نور توضیح می دهد . اخیرا یک فرم مجزا از دیگر زیر مجموعه ها ایجاد شده است و نام لوپوس اریتروماتوی پوستی متناوب برای این مورد جدید پیشنهاد شده است(۲۰۰۹ KUHN ET ALL) با فزونی در مردان حداکثر وقوع اش در حدود سن ۳۰ تا ۴۰ سالگی می باشد. تشخیص تمایزی اش با تراوش لنفوسیتی و Polymorphous light eruption(مترجم : جوش های خارشی که به وسیله در معرض آفتاب قرار گرفتن در افراد حساس به نور ایجاد می شود) می تواند از نظر کلینیکی و هیستولوژی دشوار باشد(۲۰۰۳ costner vet al ) درگیری غشای موکوسی (DLE موکوسی در میان بیماران CCLE می توند تا ۲۵% یافت شود (۱۹۹۹ Botella et al 1989Burge et al )این لزوما تظاهرات سیستمیک و تیتر های بالا یا ویژه آنتی بادی یا فعالیت زیاد بیماری را منعکس نمی کند. اگرچه در لیست دوازده معیار تشخیصی برای تعریف sle به وسیله ACR وجود دارد. تظاهرات دهانی و عمدتا بوکال رایج ترین تظاهرات هستند اما عشاهای موکوسی بینی و anogenital و ملتحمه نیز ممکن است تحت تاثیر قرار بگیرند. آنها به صورت لکه های قرمز دردناک ظاهر می شوند که ممکن است زخم شوند و در دراز مدت آتروفی ایجاد کنند .گاهی اوقاتDLEموکوسی به لیکن پلان با ظاهر شش گوشه ای شبیه است . کارسینومای سلول سنگفروشی به عنوان یک عارضه دراز مدت باید مورد ظن واقع شود و در هر مورد از سخت شدگی نامتقارن ، چه نقایصی موکوسی یا پوستی باید مستثنی شود. Aff;iction لب ها(التهاب لبه ورمیلیون ، التهاب ها لب ها به صورت پراکنده ویژه لب پایینی ) می تواند باعث ناراحتی و بد شکلی قابل توجه شود. DLE موکوسی بینی ممکن است منجر به سوراخ شدن پره بینی به ویژه در همبستگی با SLE شود. به طور مشابهی اثرات چشمی که به طور عمده در Papebral conjunctiva و پلک پایینی واقع شده اند می توانند باعث فقدان دائمی مژه های چشمی و اکتروپیون و کراتیت استرومایی (عفونت بستر قرنیه ) شوند(۱۹۹۹Uy et al ).
در گذشته Annular erythema یک تظاهر بیماری CCLE بوده است . این به این فصل مربوط نخواهد بود چون عموما با SCLE و سندروم SJOGREN همبستگی دارد(Watanabe1997et al) .
ممکن است popular mucinosis به عنوان تظاهر اولیه یا تنها تظاهر ccle رخ می دهد و با توجه به رسوب موسین پوستی شباهت هایی را به عنوان lupus tumidus نشان دهد (۲۰۰۳Kuhn et al 2003Sonntag et al 1999William and Ramos 1997 Kanda et al ). در مقایسه با lupus tumidus زائده های نوک تیز بیشتری از ظاهر پلاک و فقدان سرخ شدگی التهابی می تواند یافت شود.
نقایص بدون علامت مجزا یا چندگانه در تنه ، اندام های بالایی و صورت قرار گرفته اند و نسبت به lupus tumidus به نور حساسیت کمتری دارد. تشخیص قطعی ممکن است تنها بر اساس بررسی ایمونوهیستوشیمیایی رسوب های خطی یا دانه دانه IgM IgG و کمپلمان C3 در تقاطع پوست اپیدرم انجام شود در حالی که دیگر خصوصیات هیتولوژیکی LE وجود ندارد . بنابراین تشخیص تمایزی با دیگر mucinoses پوستی می تواند مشکل باشد.
تشخیص
در مقایسه با تظاهرات پوستی مرتبط با SCLE واضح و SLE ، بیماران دارای زیر گروه های متفاوت CCLE تا زمانی که تظاهرات سیستمیک در حال از بین رفتن هستند، به متخصص پوست معرفی خواهند شد . زمانی که درگیری یک اندام داخلی رخ داد ، این بیماران به منظور ممانعت از بیماری سیستمیک به پزشک عمومی یا روماتولوژیست ارجاع داده خواهند شد. متناوبا پزشکان عمومی یا روماتولوژیست ها ممکن است از متخصصان پوست در خواست کنند تا برای تظاهرات پوستی تیپیک LE در بیمار بررسی انجام دهند یا علائم پوستی موجود تیپیک مرتبط با LE را ارزیابی کنند . در مورد CCLE اولین تلاش های به تشخیص قطعی شان منتهی خواهند شد که همچنان که اکنون در بالا خلاصه شد ممکن است گاهی استدلال شان سخت باشد.
تاریخچه بیمار باید بر علائم مرتبط با LE مثل حساسیت به نور ، درد مفاصل یا ورم مفاصل ، آلوپسی منتشر یا شبه areata عارضه Raynaud علائم سیکا خشکی و سفتی مفاصل در صبح ، تشکیل لخته خون در عروق ، سقط جنین خود به خودی ، ذات الریه غیر معمول ،التهاب قلب و همچنین اختلالات عصب شناختی تمرکز کند. برای پشتیبانی تشخیص کلینیکی ، آزمایشات هیستولوژیکی و هنچنین ایمونوهیستوشیمیایی نقایص پوستی انجام خواهند شد. بسته به مرحله le یافته های هیستولوژیکی عمومی شامل هیپر کراتوز اپیدرمی ،آرتروفی اپیدرمی از بین رفتن سلول پایه ضخیم شدن غشای پایه اپیدرمی liquefaction degeneration و تراوش کردن سلول های تک هسته ای در تقاطع پوست اپیدرم و همچنین رگ های خونی اطراف و ساختار های adnexial می باشند . ممکن است ویژگی های درماتوهیستولوژیکی تیپ های DLE ، SCLE ، ACLE ، )LE) خیلی شبیه باشند(۲۰۰۵Ackerman2003 COSTNER ) صرف نظر از اختلافات کمی در هیپر کراتوز اپیدرمی یا به ویژه فولیکولی ، اغلب این پارامتر ها که مشخصه های DLE هستند اجازه تمایز واضح موارد متفاوت را نمی دهند . خصوصیات هیستولوژیکی ویژه در LETUMIDUS می توانند به همراه رسوب های فراوان و نسبتا مرکزی موسین در میان فیبرهای کلاژنی غشای میانی پوست مشبک یافت شوند. Lupus panniculitis یا یک الگوی لوبولار از نفوذ سلولهای تک هسته ای پیرامون رگی periandnexial و اندکی تغییرات نکروبیوتیک بافت چربی با رسوب های فیبرینوئید و همچنین کلسینوز مرکزی در عمق غشای میانی پوست نمایش داده می شود.