اسکلرودرمی و مورفه آ
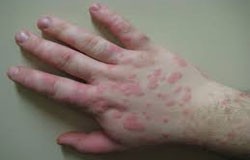
تغییرات پوستی اسکلرودرمی معمولاٌ روی دست ها، پاها و صورت شروع می شوند و همراه اپیزودهایی از ادم غیرگوده گذار راجعه هستند. اسکلروز پوست در دیستال از روی انگشتان شروع می شود (اسکلروداکتیلی) و به سمت پروگزیمال پیشرفت می کند، و معمولاٌ همراه با خوردگی استخوان نوک انگشتان است که ممکن است اولسرهای زخمی کنده شده، اسکارهای ستاره ای یا نواحی خونریزی داشته باشد. انگشتان ممکن است از نظر سایز کوچک شوند سوسیسی شکل شود و از آنجا که ناخن ها معمولاٌ درگیر نمی شوند ، ناخن ها ممکن است روی انتهای نوک انگشتان قوس بردارند. تلانژکتازی های دور ناخن معمولاٌ وجود دارند اما اریتم دور ناخن نادر است. در موارد پیشرفته، اندام ها دچار کنتراکچر و کلسینوز جلدی می شوند. درگیری فاشیا شامل یک پوست صاف ،غیرچروکیده و کشیده برروی بینی پیشانی، بافت چروکیده دور دهان و خطوط شعاعی دور دهان است. تلانژکتازی های Matlike اغلب وجود دارند، به ویژه روی صورت و دست ها. پوست درگیر به صورت ضخیم، صاف و متصل به ساختارهای زیرین لمس می شود ، هم چنین اغلب هایپو یا هایپرپیگانتاسیون وجود دارد. پدیده رینود (به عبارتی رنگ پریدگی ناشی از سرما ،سیانوز و پر خونی واکنشی ) تقریباٌ در تمام بیماران وجود دارد و می تواند سال ها قبل از ایجاد اسکلرودمی ظاهر شود. اسکلرودمی خطی شکل محدودی از بیماری است که با توزیع خطی و نواری شکل بروز می کند و تمایل به درگیری لایه های سطحی و عمیقی پوست دارد. ترکیب کلسینوزجلدی، پدیده رینود، اختلال حرکت مری، اسکلروداکتیلی و تلانژکتازی سندرم CREST نامیده می شود. آنتی بادی های ضد سانترومر در درصد بالایی از بیماران مبتلا به سندرم CREST گزارش شده اند اما تنها درتعداد کمی از بیماران دچار اسکلرودرمی دیده می شوند. بیوپسی پوست ،افزایش ضخامت درم و هموژناسیون باندل های کلاژن را نشان می دهد، میکروسکوپ ایمونوفلورسانس مستقیم از ضایعه پوستی معمولاٌ منفی است.

اسکلرودرمی غالباٌ به سمت ایجادچهره های بدون حالت و ماسکه پیش می رود.
مورفه آ با افزایش ضخامت و اسکلروز موضعی پوست مشخص می شود، روی تنه غالب است . این اختلال ممکن است کودکان یا بالغین را گرفتار سازد. مورفه آ به شکل پلاک های اریتماتو یا صورتی مایل به قهوه ای کمرنگ با ضایعات اسکلروتیک آغاز می شود و تدریجاٌ دچار هیپوپیگمانتاسیون مرکزی می شوند و حاشیه اریتماتو نشان می دهند. در غالب موارد، بیماران یک یا تعداد کمی ضایعه دارند و بیماری مورفه آ ی لوکالیزه نامیده می شود. در برخی بیماران ، ضایعات پوستی گسترده با یا بدون درگیری سیستمیک ایجاد می شوند (مورفه آی منتشر). بسیاری از بالغین مبتلا به مورفه آی منتشر ، اختلالات روماتیسمی همراه یا سایر اختلالات اتوایمیون دارند. بیوپسی پوست درمورفه آ از اسکلرودرمی غیرقابل افتراق است. اسکلرودرمی و مورفه آ معمولاٌ کاملاٌ به درمان مقاوم هستند.ب ه این علت،درمان فیزیکی برای جلوگیری از کنتراکچرهای مفصلی و حفظ عملکرد به کار می روند و اغلب کمک کننده هستند. گزینه های درمانی برای بیمار ی اولیه سریعاٌ پیشرونده شامل فتوتراپی (UVA1 یا PUVA) یا متوترکسات ۲۰-mg 15 هفتگی به تنهایی یا همراه با گلوکوکورتیکوئیدهای روزانه می باشد. فاشئیت منتشر به همراه ائوزینوفیلی یک عنوان کلینیکی است که گاهی می تواند با اسکلرودرمی اشتباه شود. معمولاٌ شروع ناگهانی تورم ، ایندوراسیون و اریتم اندام ها وجود دارد ، که در موارد بسیاری به دنبال فعالیت فیزیکی قابل توجه ایجاد می شود. بخش های پروگزیمال اندام ها (بازوها، ساعدها، ران ها، ساق پاها) نسبت به دست ها و پاها بیشتر گرفتار می شوند . پوست با اینکه ایندوره است، ظاهر چوبی و گود رفته یا ظاهر سلولیت کاذب دارد. معمولاٌ برخلاف اسکلرودرمی به بافت زیرین متصل نیست، ممکن است کنتراکچر ثانویه به درگیری فاشیا در مراحل اولیه ایجاد شود. هم چنین درگیری فاشیا ممکن است باعث شود گروه های عضلانی جدا شوند و وریدها به نظر فرورفته بیایند (“علامت ناودان”). این یافته های پوستی با ائوزینوفیلی خون محیطی ، افزایش میزان رسوب اریتروسیت و گاهی هایپرگاماگلوبولینمی همراه هستند .بیوپسی عمیق نواحی مبتلای پوست، التهاب و افزایش ضخامت فاشیای عمقی قرار گرفته روی عضله را نشان می دهد . ارتشاح التهابی متشکل از ائوزینوفیل ها وسلول های تک هسته ای معمولاٌ وجود دارد . بیماران دچار فاشئیت ائوزینوفیلیک در خطر افزایش ایجاد نارسایی مغز استخوان یا سایر اختلالات خونی هستند. در حالی که سیر فاشئیت ائوزینوفیلیک نامشخص است، بسیاری از بیماران به درمان با پردنیزولون با دوزهای ۶۰-۴۰ mg/d پاسخ مطلوب می دهند.
سندرم ائوزینوفیلی-میالژی، این بیماری یک اختلال اپیدمیک در ژاپن می باشد که در سال ۱۹۸۹ به دنبال استفاده از L – تریپتوفان صناعی گزارش شد و شامل یک اختلال مولتی سیستم است که با میالژی ناتوان کننده و ائوزینوفیلی مطلق همراه با ترکیب های گوناگونی از آرترالژی ، علایم ریوی و ادم محیطی مشخص می شود. در فاز نهایی (۶-۳ ماه بعد از علایم اولیه) ، اغلب این بیماران دچار تغییرات اسکلرودرماتوز موضعی پوست، کاهش وزن و / یا نوروپاتی می شوند. علت دقیق این سندرم، که ممکن است مشابه سایر وضعیت های پوست اسکلروتیک باشد، ناشناخته است. گرچه ، بکاربردن مقادیر فراوان L – تریپتوفان حاوی ۱ و ۱- بیس اتیلیدن (تریپتوفان) مطرح شده است. این ماده ممکن است پاتوژنیک باشد یا مارکری از ماده دیگری باشد که این اختلال را ایجاد می کند.